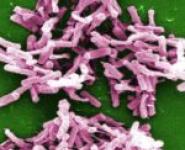
Фрагменты днк ureaplasma urealyticum. Как лечить уреаплазму у женщины: препараты. Когда нужно бороться с уреаплазмами
ЗППП
Что такое уреаплазма, какие анализы выявляют антитела к этому вирусу и как лечить уреаплазму?
Уреаплазма уреалитикум — вид микроорганизмов, который объединяет два очень похожих микроорганизма: уреаплазма уреалитикум и уреаплазма парвум, в свою очередь является разновидностью микоплазмы.
Уреаплазма — это не вирус, это бактерия, не имеющая клеточной оболочки и ДНК, опасный возбудитель, который вызывает заболевание уреаплазмоз. Уреаплазмоз может приводить к поражению мочеполовых путей и вызывать в наших суставах воспалительные процессы. В то же время этот микроорганизм может тихо жить в человеческом организме. 40% людей инфицировано уреаплазмой и даже не подозревают об этом, пока не сделают анализы.
Заразиться уреаплазмой можно при половом контакте. Также возможна передача возбудителя к ребенку от матери во время беременности и родов. Важно помнить, что почти все лекарственные препараты, применяемые при лечении уреаплазмоза, могут негативно отразиться на развитии плода вплоть до самопроизвольного прерывания беременности. Поэтому рекомендуется пройти обследование обоих будущих родителей еще на этапе и, если необходимо, провести курс лечения.
Время развития заболевания от момента заражения до появления симптомов, часто довольно скудных, составляет около месяца. У женщин симптомы уреаплазмоза могут проявляться в виде выделений из влагалища, жжения при мочеиспускании и тянущих болей внизу живота при воспалении матки и придатков. У мужчин — выделениями из уретры, жжением при мочеиспускании и подозрением на простатит.
Наличие уреаплазмы в организме можно обнаружить по присутствию антител к этому возбудителю. Выявляют антитела с помощью анализов ПЦР (полимеразная цепная реакция), которые обнаруживают фрагменты ДНК или РНК конкретного микроорганизма. К сожалению, этот метод может обнаружить только наличие возбудителя, но не дает информации о текущей фазе заболевания.
Лечить уреаплазму нужно комплексно, сначала антибактериальными препаратами широкого спектра действия, соответственно тяжести заболевания и развитию воспалительного процесса в организме. К таким антибиотикам относятся Сумамед суспензия, Доксициклин или Оспамокс — высокоэффективные современные препараты. Однако при беременности, лактации и детям антибиотики широкого спектра действия нужно применять с большой осторожностью и только если предполагаемая польза от их применения превышает возможный вред. А некоторые лекарства, такие как Юнидокс Солютаб имеют прямые противопоказания детям, беременным и кормящим матерям. Затем лечение закрепляют иммуномодуляторами для активизации защитных сил организма.
Лечить уреаплазму нужно сразу у обоих партнеров, если они являются носителями инфекции, и обоим партнерам проверяться на наличие инфекции даже при отсутствии симптомов. Иначе все старания и деньги на лечение будут затрачены впустую, но и это не самое страшное.
Кроме возможного заражения ребенка при родах последствием уреаплазмоза может стать бесплодие вследствие воспалительных процессов. У мужчин это простатит, снижение подвижности сперматозоидов, изменение текучести спермы. У женщин — спайки в трубах, цистит.
Во время беременности, по общему мнению практикующих врачей и при отсутствии жизненно важных показаний, уреаплазму лучше лечить не раньше третьего триместра, когда все органы плода сформируются в большей степени. «Спящую» инфекцию во время беременности вообще лучше не трогать, слишком негативным может быть влияние антибиотиков.
Вопросы к статье
Уреаплазма уреалитикум (только она). У мужа ничего не обнаружено (...
Тоже обнаружили, моему ребенку 4 года. У мужа не обнаружили. Не...
Перед тем как забеременею. генеколог взял анализ на инфекции,...
Urealyticum. что это, как возникает? передается половым путем? можно ли...
Анализов, в результате обнаружили уреаплазма уреалитикум (с...
Ничего страшного лечение не требуется. Скажите мне чем лечиться...
Девственниками, но она постоянно мучилась воспалениями по...
Своим супругом прошли обследование на ИППП. Врач назначил около 10...
Время лечения был контакт два раза с болеющим уреаплазмой(не...
Анализы антитела класса IGG К ЦМВ,ИФА ПОЛОЖИТЕЛЬНЫЙ 10.08хламидии 3.10,...
Лейкоциты.Молочницу вылечу,а лейкоциты скачут,то есть,то...
Обнаружили уреаплазму и гарденеллу, пропили всместе с мужем,...
Лекарство.но не могу пить так как у меня не пришли месячные.а...
Назначил эритромицин и вобэнзим. Насколько безопасно применение...
Путей, я ставила гексикон свечи. Роды прошли хорошо, малыш родился...
Анализ отрицательный. Половые контакты в течение всей половый...
Уреаплазмоза. был назначен курс по схеме: виферон, трихопол,...
Антибиотиками 3 раза. результата 0! обильные сметанные выделения...
Таблетки уже про пили и свечи во влагалище она уже закончила...
Отправила сдать все анализы, и у меня обнаружили уреаплазма Ur ...
Уреаплазму, а у меня уреаплазму и гарденеллы. подскажите чем...
Презервативе. Я хочу ещё ребёнка, подскажите что можно выпить...
Прошла лечение, сдала анализ все было хорошо. через 7 месяцев...
Если мне назначили свечи Тержинан?Заранее благодарю за ответ....
УРЕАПЛАЗМА И НАДО ЛИ ЕЕ ЛЕЧИТЬ?ДРУГИХ ЗАБОЛЕВАНИЙ У МЕНЯ НЕТ И Я...
Лечение, но врач сказал что партнеру пить не нужно, и можно пить...
Юнидоксом. Сейчас анализы отрицательные. Как скоро можно...
Врач иммунолог-инфекционист (из самых лучших в городе)сказал, что...
Родила двойню, одна девочка умерла через неделю, вторая через...
Снова и опять 10,4,что делать и нужно ли лечение в такой степени?...
Половой акт. мы не предохранялись. Могла ли я заразить партнера?...
Занятии сексом и частые выделения.обращалась к гинекологу и...
Назначалось. На сроке 22-23 н.б. назначены: генферон, макропен,...
Ничего лечить не надо...жене сказали лечить и вылечила. надо ли мне...
Этот вредоносный микроорганизм является основной причиной развития уреаплазмоза — одно из наиболее распространенных венерических заболеваний на сегодняшний день. В большинстве случаев своевременно диагностируется у женщин, поскольку у мужчин симптомы проявляются крайне редко. Заражение возможно при наличии одного из провоцирующих факторов:
- хронические воспалительные процессы в органах мочеполовой системы;
- урогенитальные инфекции не венерического типа;
- снижение защитных свойств организма на фоне повышенной психоэмоциональной нагрузки;
- респираторные инфекции;
- дисбактериоз у женщин.
Данные факторы также способствуют интенсивному развитию патологии.
Особенности
Ureaplasma urealyticum принадлежит к числу Т-микоплазм. Данные микроорганизмы начинают развиваться при температуре 37 градусов. Их росту препятствует жидкая среда обитания. Главная особенность уреаплазм — высокая потребность в лимитных веществах (например, холестерин) и мочевине. Расщепляют мочевую кислоту до аммиака. Микроорганизмы стимулируют воспалительные процессы органов мочеполовой системы.
В женском организме уреаплазмы являются представителями условно-патогенной микрофлоры. Их вредоносные свойства проявляются под влиянием одного из провоцирующих факторов. Взаимодействие уреаплазм с прочими микробами может привести к развитию ряда заболеваний, требующих немедленного медикаментозного вмешательства. Важно заметить, что этот микроорганизм отличается высокой устойчивостью к большинству современных антибиотиков в силу отсутствия клеточной стенки.
Характер терапии зависит от индивидуальных особенностей, поэтому лечение должно назначаться исключительно лечащим врачом на основании исследовательских данных. Неправильная терапия лишь ослабит иммунитет, что может привести к необратимым последствиям.
Инкубационный период уреаплазмоза достаточно длительный. Это зависит от общего состояния иммунной системы. По статистике он может длиться более пяти недель.
На сегодняшний день не доказано, что уреаплазмы могут передаваться здоровому человеку посредством бытового контакта (стульчак в общественном туалете, полотенца и прочие). К основным факторам риска относятся:
- ранняя половая активность;
- частая смена партнеров;
- нетрадиционный половой акт;
- отсутствие средств контрацепции;
- радиоактивное облучение;
- чрезмерное употребление гормональных препаратов и ряд прочих факторов, негативно влияющих на иммунную систему.
Согласно статистическим данным, от уреаплазмоза страдает более 60% населения в возрасте до 30 лет.
Симптомы
Для уреаплазмоза характерно отсутствие специфических симптомов. Большинство из них схожи с рядом других заболеваний. Поэтому установить точный диагноз без соответствующего комплексного обследования не удастся. У женщин данное заболевание может проявляться посредством:
- болевого синдрома при мочеиспускании;
- изменением цвета и запаха выделений;
- физиологические выделения из интимной области становятся более прозрачными.
При ослабленной иммунной системе и без своевременного лечения, вредоносные микроорганизмы распространяются вверх по половым каналам, поражая матку или придатки. Острая форма может перерасти в хроническую, если игнорировать данное заболевание и постоянно откладывать визит к специалисту. Это может нанести серьезный вред человеческому здоровью.
У мужчин симптомы уреаплазмоза, в некоторых случаях, могут проявлять себя зудом в паховой области и жжением при мочеиспускании. Также, возможно незначительное повышение температуры тела, и появление ощущения общего недомогания на фоне интоксикации организма отходами жизнедеятельности патогенных микроорганизмов.
Важно помнить, что в большинстве случаев у мужчин симптомы данного заболевания могут и вовсе не проявляться. В этом случае болезнь удастся выявить только при очередном осмотре в медицинском учреждении, поэтому они обязательно должны быть комплексными и регулярными (как минимум раз в год).
К чему может привести отсутствие своевременного лечения
У женщин уреаплазма уреалитикум может стать основной причиной развития таких заболеваний как:
- вагинит;
- цервицит;
- аднексит;
- бактериальный вагиноз;
- эндометрит.
Помимо этого, микроорганизм провоцирует развитие воспалительных процессов в органах малого таза. Неправильное лечение или отсутствие терапии приводит к эрозии шейки матки, а также к цервикальной недостаточности и бесплодию. Как правило, данные осложнения возникают исключительно у женщин, подвергающих себя регулярным стрессам и физическим переутомлениям.
Ureaplasma urealyticum возбудитель болезни, которая преимущественно передается во время полового контакта, и носит название уреаплазмоз. Уреаплазма уреалитикум считается транзиторной микрофлорой, то есть не характерной для здоровых женщин и мужчин.
В подавляющем большинстве случаев, такие патологии (urealyticum и parvum) чаще всего диагностируются именно у женщин, потому что у мужчин острая симптоматика воспалительных процессов отсутствует.
Какие симптомы у мужчин и женщин свидетельствуют о патологии, и как ее лечить?
Ureaplasma urealyticum и парвум (parvum)
 Уреаплазма парвум в отличие от urealyticum, обладает более выраженными патогенными эффектами. И лечить parvum необходимо намного дольше, причем лечение является сложным, включает в себя много препаратов и лекарств, да и риск осложнения высокий.
Уреаплазма парвум в отличие от urealyticum, обладает более выраженными патогенными эффектами. И лечить parvum необходимо намного дольше, причем лечение является сложным, включает в себя много препаратов и лекарств, да и риск осложнения высокий.
Выделяют следующие факторы, которые могут привести к активизации парвум или уреалитикум:
- Заболевания половых органов.
- Ослабление иммунитета.
- Инфекционные патологии.
- Воспаление предстательной железы у мужчин.
- Дисбиоз влагалища у женщин.
Опираясь на общепринятые международные нормы можно сказать, что ureaplasma является условной патогенной микрофлорой, и проявляется исключительно под негативным воздействием определенных обстоятельств.
Симптомы заболевания у мужчин и женщин
Многие пациенты интересуются, а когда появляются первые симптомы уреаплазмы spp? К сожалению, точно ответить на этот вопрос не всегда удается.
В ряде ситуаций первые симптомы инфицирования могут проявиться в течение первых недель, а иногда продолжительный период времени негативной симптоматики и вовсе не наблюдается.
Несмотря на то, что симптомы никаким образом не позволяют заподозрить наличие патологии, человек все равно выступает носителем инфекции, и может ее передавать всем своим половым партнерам.
У женщин наблюдаются следующие симптомы:
- Специфические выделения из влагалища.
- Болезненные ощущения в процессе мочеиспускания.
- Болевой синдром внизу живота.
- Ухудшение самочувствия, может повышаться температурный режим тела.
У представителей сильного пола наблюдаются прозрачные выделения из уретры, во время процесса мочеиспускания выявляется сильный зуд и жжение в мочеиспускательном канале, дискомфортные ощущения в области паха, повышение температуры тела, частые посещения туалета.
В подавляющем большинстве случаев уреаплазма парвум у мужчин протекает в латентной форме, вследствие чего когда ее уже обнаружили, она находится в хронической форме.
Однозначно, все перечисленные симптомы – это не значит, что можно сразу диагностировать уреаплазму парвум или уреалитикум.
Тем не менее, это повод обратиться к врачу, рассказать про свои жалобы, сдать анализы, результаты которых подтвердят или, опровергнут предположение.
Диагностика: анализы и их расшифровка
Существует несколько видов диагностических мероприятий, которые позволяют обнаружить уреаплазму spp и получить достоверные результаты. К ним относят ПЦР-диагностику, серологическое исследование, микроскопические методы и прочее.
Для проведения исследования методом ПЦР необходимо взять соскоб со слизистой мочеиспускательного канала, половых органов либо другой биологический материал. Далее, соскоб отправляется в лабораторию, где изучается посредством метода ПЦР.
Результаты анализов посредством ПЦР покажут не только наличие уреаплазмы parvum у мужчин и женщин, но и помогут установить их количественное соотношение.
Многие пациенты интересуются, какая норма у анализа ПЦР, а в каких случаях количественное соотношение показателей в анализе свидетельствуют о наличии уреаплазмы spp? Расшифровка анализов методом ПЦР:
Стоит отметить, что если результаты в пределах нормы, то рекомендуется сдать повторно анализы через несколько месяцев, чтобы подтвердить или опровергнуть наличие уреаплазмы spp.
В случае, когда результаты анализов превышают количественное соотношение 10 в 4 степени, требуется лечение, так как велика вероятность различных осложнений, вызванных воспалительными процессами.
Таким образом, все эти результаты, как «кач» и «колич»показатели позволяют назначить эффективное лечение, чтобы уничтожить уреаплазму parvum. Это обязательно, так как крайне негативно.
Как лечить заболевание?
Тем не менее, некоторые врачи полагают, что лечить уреаплазму не стоит, другие говорят, что если ничего не делать, то возникают осложнения, вплоть до бесплодия.
Однако врачи сходятся во мнении, что уреаплазму лечить необходимо в тех случаях, когда она провоцирует воспалительные процессы в организме пациента.
Лечить уреаплазму необходимо антибиотиками. Чаще всего рекомендуется препараты категории макролиды либо сульфаниламиды. Без антибактериального лечения добиться требуемого терапевтического эффекта не получится.
В дополнение к антибактериальной терапии назначаются следующие средства:
В любом случае, если уреаплазма превышает 10*4 степени, то необходимо ее лечить. Так как воспалительные процессы могут нанести серьезный урон организму, и привести к тяжелым осложнениям в будущем.
Разумеется, назначает терапию исключительно лечащий доктор, задача же пациента – строго придерживаться рекомендаций, принимать таблетки по схеме, соблюдая кратность и длительность приема, и только в этой ситуации можно надеяться на благоприятный исход.
Среди бактерий, которые являются возбудителями заболеваний, передающихся половым путем, одной из самых распространенных гинекологами названа уреаплазма. Ее относят к группе условно-патогенных микроорганизмов, присутствующих в составе естественной микрофлоры гениталий, и до сих пор не определена степень ее опасности. Нужно ли начинать лечение, если она была обнаружена у женщины, и как она себя проявляет?
Что такое уреаплазма
Род бактерий, принадлежащих семейству Mycoplasmataceae и порядку микоплазм (одноклеточные микроорганизмы, являющиеся самыми простыми из самостоятельно воспроизводящихся) – такое определение в официальной медицине дают уреаплазме . Чуть более полувека назад (в 1954 г.) бактерию Ureaplasma urealyticum выделили у пациента, страдающего от негонококкового уретрита (воспаления мочеиспускательного канала). Некоторые характеристики данного микроорганизма:
Заболевание, которое вызывает данный микроорганизм, носит название «уреаплазмоз» (одна из разновидностей микоплазмоза) . Его диагностировали у некоторых женщин, страдающих бесплодием и хроническими проблемами урогенитальной сферы, но при этом уреаплазмоз не попал в актуальную Международную классификацию болезней (МКБ-10). Проявление патологической активности уреаплазмы может приводить к поражению шейки матки, предстательной железы, уретры (мочеиспускательный канал), и может сопровождаться следующими заболеваниями:
- аднексит (воспалительный процесс в придатках);
- кольпит;
- цервицит;
- эрозия шейки матки;
- эндометрит;
- пиелонефрит;
- вагинит;
- гонорея;
- хламидиоз.
Механизм развития заболевания
В основе патогенеза уреаплазмоза лежат адгезивно-инвазивные свойства (способность к преодолению мембранного барьера и прикреплению или сцеплению с поверхностью) и ферментообразующие. Благодаря им бактерия, которая попала в мочеполовые органы:
- Цепляется за находящийся на слизистой цилиндрический эпителий (крепится к его клеткам).
- Сливается с клеточной оболочкой и за счет этого получает возможность проникновения в цитоплазму: внутреннюю жидкую среду клетки.
- Начинает процесс размножения и продуцирования фермента, обладающего способностью расщеплять иммуноглобулин А.
На фоне происходящего (снижения числа иммуноглобулинов конкретной группы) защитные силы организма снижаются, иммунный ответ на деятельность инфекционных агентов слабеет. Если активность уреаплазмы, получившей патогенный статус, низкая, болезнь протекает бессимптомно, воспалительный процесс вялотекущий, деструктивные изменения минимальны. При высокой активности бактерии (на фоне сопутствующих факторов) проявляется симптоматика уреаплазмоза, поскольку:
- повышается тканевая проницаемость;
- усиливается сосудистая реакция;
- начинают разрушаться эпителиальные клетки.
Надо ли лечить уреаплазму
Враждебность микроорганизма для здорового человека (когда уреаплазма у женщин носит условно-патогенный характер) в современной медицине продолжает обсуждаться. Врачи обнаруживают бактерию у 60% взрослых, не имеющих патологических процессов в организме, и у 30% новорожденных, но она способна годами находиться в неопасном состоянии. Если микрофлора влагалища и мочевыделительных путей в норме, это является достаточным защитным барьером, предотвращающим воспаление. Если же проявилась симптоматика уреаплазмоза, требуется озаботиться вопросом лечения .
Причины проявления
Как и большинство остальных бактерий, которые носят условно-патогенный характер, уреаплазма присутствует среди естественной микрофлоры половых органов и мочевыводящих путей у 70% женщин. Врачи диагностируют ее у каждой 3-ей новорожденной и даже у школьниц, которые не ведут половую жизнь (более 20% девочек-подростков), но она дает о себе знать только в редких случаях. Развитие уреаплазмоза начинается лишь на фоне появления определенных факторов, превращающих условно-патогенный микроорганизм в инфекционного агента:
- Нарушения гормонального баланса – первоочередная причина развития уреаплазмоза у беременных, входящих в период менопаузы, принимающих препараты на основе гормонов. Не менее важным моментом являются заболевания эндокринной системы, особенно связанные с функционированием яичников.
- Снижение иммунитета – как на фоне приема иммуносупрессоров (препараты, которые подавляют защитные силы организма: назначаются при лечении онкологий), так и на фоне инфекционно-вирусных или бактериальных заболеваний: гриппа, ОРВИ и пр.
- Вагинальный дисбактериоз – нарушение естественной микрофлоры влагалища гинекологи связывают преимущественно с дисбалансом гормонального фона, переданными половым путем инфекциями, нарушением правил интимной гигиены. Такая ситуация провоцирует активность всех условно-патогенных микроорганизмов, поэтому с уреаплазмозом может появиться кандидоз (молочница).
- Инвазивные вмешательства – опасность представляет не только аборт (преимущественно процедура выскабливания), но и лечебно-диагностические манипуляции гинеколога: уретроскопия, гистероскопия, цистоскопия, хирургическое вмешательство при эрозии шейки матки.
- Частая смена половых партнеров – незащищенный секс и постоянное появление случайных половых партнеров приводит к занесению во влагалище инфекционных агентов, что провоцирует активизацию уреаплазмы и остальных условно-патогенных микроорганизмов на фоне общих изменений микрофлоры.

Пути передачи
Уреаплазма у женщин встречается значительно чаще, чем у мужчин (у них наблюдается склонность к самоизлечению), поэтому основными носителями инфекции считаются они. Среди всех путей передачи лидирует половой – среди всех зараженных около 80% это лица, имеющие сексуальные контакты, особенно без постоянного партнера . Передача возбудителя уреаплазмоза возможна и при незащищенном вагинальном половом акте, и при оральном. Бактерии присутствуют:
- у женщин – в секрете цервикального канала, влагалища;
- у мужчин – в секрете простаты, уретре, сперме.
Некоторые врачи предполагают возможность инфицирования контактно-бытовым путем: через предметы личной гигиены больного, но теория пока не получила должного подтверждения. Заразиться в бане, бассейне и остальных местах общего пользования почти невозможно. Помимо этого, существует еще несколько путей, которые актуальны для детского инфицирования:
- Во время родов, при прохождении через родовые пути – так заражаются маленькие дети (30% новорожденных девочек получают уреаплазмоз), даже если мать не испытывает симптоматики уреаплазмоза.
- Через околоплодные воды (внутриутробно через плаценту) – бактерии будут обнаружены в ротовой полости, носоглотке, конъюнктиве. Инфицирование преимущественно происходит в 1-ом триместре беременности, когда болезнь обостряется у матери.
Виды уреаплазмы у женщин
Существует несколько способов классификации этого заболевания: по выраженности проявлений зачастую его подразделяют на бессимптомное носительство и активный воспалительный процесс (свойственный остальным формам). По длительности же уреаплазмоз бывает:
- Ранний – подразделяется на вялотекущий (стертая симптоматика, может наблюдаться в инкубационном периоде – 2-4 недели), острый (ярко выраженные проявления, могут сопровождаться сильной интоксикацией; длится 1-2 месяца, поражение преимущественно мочевыделительной системы), подострый (переходная стадия к хроническому).
- Хронический – появляется спустя 2 месяца, после развития любой из предыдущих форм. Могут поражаться органы репродуктивной системы. Преимущественно выглядит аналогично носительству, но периодически сопровождается рецидивами, проявляющими себя как острая форма. Зачастую катализатором становятся стрессовые факторы.
Носительство
Самый распространенный вариант – когда уреаплазма у женщин в организме присутствует, но совсем себя не проявляет . Носительство при отсутствии факторов риска может никогда не дать о себе знать, как и при латентном (скрытом) течении заболевания, но бактерия передается половому партнеру. Как только снизится иммунитет, случится стрессовая ситуация, пошатнется гормональный фон, женщина может столкнуться со стертой симптоматикой (редкие слизистые выделения, зуд влагалища), но общее состояние останется нормальным, а описанные проявления быстро устранятся самостоятельно.
Острый уреаплазмоз
Если произошло заражение половым путем, после инкубационного периода проявит себя острая стадия инфекции, которая по клинической картине схожа с проявлениями остальных венерических заболеваний. Могут мучить частые позывы к мочеиспусканию (процесс дискомфортный), боль внизу живота, неприятные ощущения при сексуальном контакте, незначительный подъем температуры. Симптоматика сохраняется не дольше 2-х месяцев.
Хронический
Симптоматика на этой стадии может отсутствовать, но если при носительстве бактерия не активна, то во время хронического течения болезни ее патологическая жизнедеятельность является скрытой. Переход от острой формы к хронической занимает 1,5-2 месяца. Периодически у женщины могут возникать рецидивы, либо развиться осложнения на органах мочевыделительной системы, вследствие чего появятся:
- слизистые выделения, смешанные с кровянистыми;
- боли в нижней части живота, отдающие в поясницу;
- симптомы цистита (нарушения мочеиспускания с воспалением мочевого пузыря).

Симптомы и признаки заболевания
Как будет проявлять себя активизировавшаяся уреаплазма у женщин, зависит от нескольких моментов: общего состояния организма, наличия дополнительных заболеваний (особенно передающихся половым путем – болезни, которые провоцируют хламидии, гонококк и пр. бактерии), и даже пути инфицирования. Так у женщин, которые получили заболевание во время орального секса, будут наблюдаться признаки ангины, фарингита. Преимущественно же симптоматика такая:
- выделения из влагалища (от слабых прозрачных до мутных желтоватых и даже кровянистых);
- дискомфорт или болевые ощущения при мочеиспускании и учащения позывов к нему;
- режущие боли в нижней части живота (если присоединены эндометрит, аднексит);
- влагалищные боли при половом акте;
- слабость, повышенная утомляемость;
- субфебрильная температура.
Основные симптомы уреаплазмы у женщин схожи с теми, что появляются во время иных воспалительных заболеваний мочеполовой системы, что и затрудняет процесс самостоятельной домашней диагностики. Если передача патогенного микроорганизма произошла во время полового акта, симптомы начнут проявляться спустя 2-4 недели (инкубационный период), но зачастую (более 70% случаев) даже начавшееся у женщины заболевание никак не дает о себе знать.
Чем опасен уреаплазмоз у женщин
Простое наличие условно-патогенной бактерии в организме не является причиной для опасений, но осевшие на стенках влагалища, матки, мочевого пузыря микроорганизмы способны активироваться в любой момент, когда появится один из описанных выше факторов. Итогом станет развитие заболевания, которое при отсутствии своевременного и правильного лечения перерастет в хроническую форму. Рецидивы начнутся на фоне:
- простуды;
- переохлаждения;
- сторонних воспалительных процессов;
- стрессовых ситуаций;
- активного употребления алкоголя;
- тяжелых физических нагрузок;
- иных причин снижения иммунитета.
Основное последствие – общее ухудшение состояния женщины, на фоне которого может повыситься температура тела, но опасным уреаплазмоз становится не из-за этого. На фоне хронического воспалительного процесса, вызванного уреаплазмами, в организме (преимущественно в репродуктивной системе и мочевыделительной) развиваются сопутствующие заболевания и патологии:
- воспалительный процесс в почках (пиелонефрит);
- боли во время полового акта;
- воспалительный процесс в мочевом пузыре (цистит);
- формирование спаек в маточных трубах;
- воспалительные процессы в суставах;
- сужение уретры (мочеиспускательного канала);
- воспалительный процесс на стенках матки (эндометрит), в придатках или на иных ее участках;
- появление конкрементов в почках или мочевом пузыре;
- воспаление влагалища (кольпит);
- нарушение менструального цикла;
- бесплодие (ввиду перманентного воспалительного процесса, одинаково возможно у женщин и мужчин – последние получают инфекцию при половом акте от больной женщины).
Уреаплазменная инфекция при беременности
Женщине, которая планирует родить ребенка, гинекологи советуют обязательно пройти обследование на наличие уреплазмы, поскольку во время беременности риск ее активизации особенно высок . Даже незначительное количество данных бактерий, находящихся в условно-патогенном состоянии, может привести к развитию уреаплазмоза – ввиду колебаний гормонального фона, естественного снижения иммунитета. Причин для обследования и лечения до беременности несколько:
- В 1-ом триместре запрещено применять антибиотики (являются единственным сильным лекарством против уреаплазмы), поскольку такая терапия негативно скажется на развитии плода. Как итог, начнется активное развитие болезни, которая для малыша особенно опасна непосредственно в первые недели – со 2-ого триместра он менее уязвим.
- Сильное воспаление, сопряженное с аутоиммунными процессами в эндометрии, может выступить причиной возникновения первичной плацентарной и вторичной фетоплацентарной недостаточности: состояний, при которых происходят морфофункциональные нарушения в плаценте. Итогом становятся проблемы развития плода (с повышением риска образования аномалий), вплоть до появления заболеваний в перинатальном периоде.
- Самым страшным последствием уреаплазмоза у вынашивающей ребенка женщины на любом сроке являются не только преждевременные роды, но и прерывание беременности ввиду выкидыша.

Диагностика и выявление возбудителя
Врачи утверждают, что постановку диагноза осуществляют не по факту наличия уреаплазмы в организме – более важным моментом является количество данных микроорганизмов и массовость их распространения по органам мочеполовой системы. Обязательно учитывается симптоматика, на которую жалуется больной, но основа – это лабораторные и инструментальные диагностические методы. Проверка обязательно комплексная, особенно при наличии сопутствующих заболеваний, включает в себя:
- Бакпосев на уреаплазму (культуральное исследование) – посев биоматериала (у женщин используются мазок и влагалищные выделения) на питательную среду, в результате которого возможно выделение бактериальных колоний и последующее определение их резистентности к конкретным антибиотикам.
- ПЦР-диагностика (полимеразная цепная реакция) – помогает отследить молекулы ДНК инфекции, присутствующей в организме. Проводится через взятие мазка. Такой анализ обладает высокой точностью, после окончания лечения спустя 3 недели может назначаться повторно для проверки качества предпринятых терапевтических мер.
- Серологическое исследование – считается самым значимым для женщин, страдающих от бесплодия, либо имеющих заболевания, находящиеся в списке потенциальных осложнений уреаплазмоза. Представляет собой анализы ИФА (иммуноферментный анализ) и РИФ (реакция иммунофлюоресценции). Они направлены на выявление антигенов к клеточному составу стенок данной бактерии, для их проведения берется мазок.
Схема лечения уреаплазмы у женщин
Согласно официальной медицинской статистике, при диагностике уреаплазма у женщин обнаруживается вместе с микоплазмой и хламидией, поэтому в схему лечения включают несколько разновидностей антибиотиков . Конкретные терапевтические методы должен подобрать врач, но примерный курс выглядит следующим образом:
- Воздействие на возбудителя – этим занимаются антибиотики, подобранные под конкретного микроорганизма через бакпосев.
- Устранение сопутствующих заболеваний мочеполовой системы (группы лекарств и процедур зависят от конкретной проблемы).
- Местная борьба с инфекцией при помощи суппозиториев, имеющих антисептические или антибактериальные свойства.
- Восстановление бактериальной микрофлоры кишечника и влагалища после лечения антибиотиками (используются пробиотики, преимущественно на лактобактериях).
- Укрепление иммунитета при помощи иммуностимуляторов/иммуномодуляторов, витаминных и минеральных комплексов.
- Повторное прохождение анализов через 2-3 недели для проверки эффективности лечения.
Дополнительно сюда обязательно добавляют диету, актуальную для всех этапов лечения: исключается жирная пища, соленая, острая. Женщине рекомендовано ограничить половые контакты, по необходимости проводить санацию влагалища. В некоторых ситуациях врачи советуют проходить курс физиотерапии, устраняющей неприятные симптомы, улучшающей проникновение лекарственных средств местно.
Этиотропная антибиотикотерапия
Препараты, помогающие остановить размножение патогенного микроорганизма и убить его, подбираются во время диагностического обследования, которое помогает установить чувствительность уреаплазмы к конкретным антибактериальным веществам. Самостоятельное назначение таких лекарств недопустимо! Лечение длится 1-2 недели. Воздействовать на уреаплазмоз можно следующими группами антибиотиков:
- Макролиды (Джозамицин, Мидекамицин, Кларитромицин, Азитромицин) – сравнительно безопасны, могут применяться у беременных со 2-ого триместра, отличаются минимальным числом побочных эффектов.
- Тетрациклиновый ряд (Юнидокс, Доксициклин) – запрещен беременным. Уреаплазмы к тетрациклину в 10% случаев нечувствительны, поэтому его относят к веществам резерва.
- Фторхинолоны (Офлоксацин, Ципрофлоксацин, Ципролет) – не рекомендованы при беременности, патологиях сосудов головного мозга. Дополнительно фторхинолоновый ряд повышает чувствительность кожи к УФ-лучам, поэтому загорать во время лечения запрещено.
- Аминогликозиды (Неомицин, Спектиномицин) – назначаются редко, но работают на всех фазах развития бактерий, эффективны даже при тяжелых формах заболевания.
- Линкозамины (Далацин, Клиндамицин) – эффективны против микоплазмы, по принципу действия родственны макролидам, активизируют механизмы неспецифической защиты микроорганизма.
- Пробиотики – некоторые из них (Бифидумбактерин, Линекс) обладают активностью против болезнетворных микроорганизмов, но основная цель их назначения это нормализация микрофлоры. К плюсам относится безопасность использования у беременных.

Свечи от уреаплазмы у женщин
Доктора советуют воздействовать на патогенные микроорганизмы со всех сторон, поэтому не лишним является местное применение антисептических и бактериальных средств, представленных в формате суппозиториев. Они могут иметь вагинальное или ректальное назначение и, помимо влияния на возбудителя, оказывают симптоматический эффект: устраняют боль, зуд, жжение, минимизируют воспаление. Преимущественно назначаются:
- Генферон – являются антибактериальным и противовирусным средством, оказывают обезболивающий эффект, стимулируют местный иммунитет. Состав комбинированный (интерферон, таурин, бензокаин), работает системно. Суппозитории применяются вагинально 2 раза/сутки, курс лечения – 10 дней (хронические формы болезни – 1-3 месяца, но применение через день).
- Гексикон – назначаются недельным курсом, разрешены при беременности. Используются 1 раз/сутки, вагинально. Работают на хлоргексидине, поэтому оказывают только антисептический эффект. Системным действием не обладают, одиночно не применяются.
Иммунотерапия
На патогенные микроорганизмы препараты, повышающие защитные силы организма, влияния почти не оказывают, но без них, во-первых, даже после полного излечения возможно новое заражение. Во-вторых, они помогают ускорить процесс выздоровления, поскольку настраивают организм бороться самостоятельно. Для этой цели используют:
- Иммуностимуляторы – дают «толчок» иммунитету, помогают активнее вырабатывать защитные клеточные звенья. Могут являться стимуляторами неспецифической резистентности организма (Метилурацил), гуморальных иммунных реакций (Миелопид), клеточного иммунитета (Тимоптин, Тималин). Могут иметь растительное и синтетическое происхождение. К самым безопасным для беременных относят Лизоцим, обладающий дополнительно антибактериальным качеством.
- Иммуномодуляторы (Вобэнзим, Циклоферон) – имеют высокую значимость при аутоиммунных заболеваниях, корректируют защитную систему. Функцию иммуномодуляторов выполняют пробиотики, цитостатики, антирезус-иммуноглобулины, гормональные средства и даже некоторые антибиотики (циклоспорин, рапамицин).
Прием витаминов и пробиотиков
Как во время этиотропного лечения, так и после требуется провести восстановление микрофлоры влагалища (при длительном приеме антибиотиков – и кишечника) и пропить курс общеукрепляющих витаминно-минеральных комплексов. Пробиотики применяются внутрь и наружно, что поможет полностью подавить патологическую деятельность бактерий. Доктора советуют использовать следующие препараты:
- Для устранения дисбактериоза кишечника – Линекс, Бактериобаланс, Бификол: содержат лактобактерии и бифидобактерии.
- Местные вагинальные пробиотики – Вагисан, Гинофлор, Вагилак, Бифидумбактерин.
- Витаминно-минеральные комплексы – Алфавит, Солютаб, Биовитрум, Компливит (подбирать желательно с врачом, опираясь на дефицит конкретных элементов).
Санация влагалища
Лечение уреаплазмы у женщин обязательно подразумевает антисептическую обработку слизистых влагалища (санацию), которая осуществляется при помощи любых местных средств, обладающих таким свойством. Методика имеет смысл как во время лечения, так и для профилактики повторного инфицирования. Для санации применяют:
- мази;
- вагинальные таблетки;
- суппозитории;
- растворы.
Если процедуру проводят в клинике, могут использоваться вакуумный метод или ультразвуковой. В домашних условиях санацию осуществляют после подмывания половых органов, курс лечения длится 2 недели. Ежедневно женщина вводит во влагалище 10 мл хлоргексидина, лежа на спине и немного приподняв таз. После процедуры подмываться нельзя, от мочеиспускания воздерживаться следует 2,5 ч.

Физиотерапевтические процедуры
Самым полезным из всех вариантов физиотерапии (назначаемых при венерических заболеваниях) врачи называют электрофорез: он помогает быстрее и надежнее местно доставлять лекарства . Особенно ценен он при хроническом воспалительном процессе. Дополнительно могут рекомендоваться:
- Магнитотерапия – тоже может подразумевать введение лекарственных средств, представляет собой воздействие на половые органы магнитного поля.
- Лазерное облучение – воздействие на мочеиспускательный канал специальным лазером, чтобы снять болевые ощущения, купировать воспаление, стимулировать местный иммунитет.
- Воздействие сухим теплом – оказывает обезболивающий эффект, усиливает лимфоток, особенно полезно при присоединении цистита. При обострении такая методика не используется.
Профилактика и прогноз
При своевременно и правильно проведенном этиотропном лечении удается полностью уничтожить возбудителя, но повторное заражение женщины не исключено. Ввиду особенностей передачи инфекции надежным способом защиты от нее (преимущественно от увеличения числа бактерий во влагалище и изменения его микрофлоры) является использование презерватива во время полового акта, включая оральный. Дополнительно желательно избегать частых смен половых партнеров и:
- после случайного полового акта использовать местно антисептические средства (Хлоргексидин, Мирамистин);
- следить за иммунитетом (периодически курсами пить иммуностимуляторы);
- соблюдать правила личной гигиены;
- проходить профилактический осмотр у гинеколога ежегодно;
- своевременно лечить заболевания мочеполовой системы.
Видео
Нашли в тексте ошибку?
Выделите её, нажмите Ctrl + Enter и мы всё исправим!
Состояние репродуктивной системы женщин находится под влиянием множества факторов. Гормональный фон, общее состояние здоровья, инфекции могут свести на нет все попытки стать матерью.
Значение ряда микроорганизмов в развитии воспалительных заболеваний половых органов постоянно пересматривается. Некоторые из них из разряда опасных уже перенесены в группу условных патогенов, то есть вызывающих заболевания только при определенных условиях.
Это меняет подход к диагностике и лечению. Такими микроорганизмами являются уреаплазма уреалитикум (Ureaplasma urealyticum) и уреаплазма парвум (Ureaplasma parvum).
- половой – наиболее частый способ инфицирования;
- восходящий – из влагалища через шейку матки в матку, фаллопиевы трубы и яичники, далее в брюшную полость;
- гематогенный;
- транслокационный – из одного органа в другой;
- трансплацентарный – от больной матери к ребенку.
- физиологические бели до 1-2 мл в сутки;
- постоянное слущивание эпителия, которое способствует выведению патогенных микробов;
- состояние микрофлоры и высокое содержание лактобактерий;
- кислая среда;
- иммуноглобулины, выделяемые клетками слизистой оболочки;
- лизоцим, лизин, выделяемые при воспалительной реакции.
- нарушение обмена пептидов, аминокислот;
- увеличение синтеза простагландина;
- увеличение хромосомных мутаций в половых клетках;
- нарушения антигенной структуры клеток, что запускает аутоиммунные реакции;
- увеличение коагуляции крови, что неблагоприятно при беременности.
- воспалительные заболевания половых органов;
- уретриты (как у мужчин, так и у женщин);
- случаи невынашивания беременности;
- бесплодие;
- патология шейки матки;
- бактериальный вагиноз.
- 1 Увеличение количества прозрачных выделений из половых путей.
- 2 Зуд и жжение в области половых органов, но они носят умеренный характер.
- 3 Тянущие боли внизу живота.
- 1 Невынашивание плода, часто принимает форму привычного невынашивания.
- 2 Бесплодие.
- 3 Хронический эндометрит.
- 4 Патология плаценты: первичная или вторичная фетоплацентарная недостаточность.
- 5 Задержка развития плода, внутриутробное инфицирование и пневмония у новорожденных.
- 6 Увеличение риска перинатальной заболеваемости.
- Посев на питательные среды. Исследуются колонии микроорганизмов. Если выделяется менее 10 4 КОЕ, то их не принимают во внимание.
- ПЦР качественный и ПЦР в режиме реального времени (количественный и полуколичественный). Диагностика позволяет обнаружить ДНК возбудителя в исследуемом субстрате (соскобе). Для соскоба у женщин чаще используется отделяемое из заднего свода влагалища. Количественный ПЦР позволяет установить число копий ДНК по аналогии с посевом на питательные среды. Норма - менее 10 4 копий ДНК. Проба позволяет также типировать уреаплазмы и определить, что причиной возникновения воспаления является Ureaplasma urealyticum или U. parvum.
- Серодиагностика. Направлена на выявление антител классов М и G к антигенам уреаплазмы уреалитикум. По характеру и титру антител можно диагностировать стадию течения болезни: первичное заражение, хронический процесс, стадия ремиссии. Часто этот метод применяется для установления причины невынашивания беременности, раннего выкидыша, бесплодия, у новорожденных с внутриутробной инфекцией. Серологические реакции не используются для установления факта инфицирования.
- 1 Макролиды (азитромицин, кларитромицин, джозамицин).
- 2 Тетрациклины (только доксициклин).
- 3 Фторхинолоны (офлоксацин, левофлоксацин).
Показать всё
1. Особенности уреаплазм
Ureaplasma urealyticum относится к семейству Mycoplasmataceae, как и микоплазмы (M. hominis, M. genitalium). Особенностью микроорганизмов является их жизненный цикл: уреаплазма занимает промежуточное положение между вирусами и типичными бактериями.
У них нет клеточной стенки, но цитоплазма окружена мембраной. Жизненный цикл связан с размножением в эпителии мочеиспускательного канала и влагалища. Этот тип клеток в большей степени подходит для жизнедеятельности микробов.
Уреаплазмы располагаются на клеточной мембране, размножаются делением. Их антигенная структура постоянно изменяется, что позволяет им ускользать от иммунного ответа. Уреаплазмы способны длительно "прятаться" в организме, вызывать хроническую инфекцию.
2. Механизм развития болезни
Заражение происходит различными путями:
В норме влагалище имеет факторы защиты, которые не позволяют развиться инфекции. К ним относят:
В слизистой пробке цервикального канала содержатся иммуноглобулины, которые не позволяют микроорганизмам прикрепляться к эпителию, активируют каскад защитных реакций и поглощение чужеродных элементов фагоцитами.
После инфицирования уреаплазма уреалитикум влияет на метаболизм клеток и вызывает следующие изменения:
Поэтому антибактериальная терапия зачастую не дает эффекта, а уреаплазмоз часто проявляется в форме бессимптомного носительства, особенно у мужчин.
3. Основные симптомы
При нормальном состоянии микрофлоры влагалища уреаплазмы уреалитикум, как правило, не приводят к развитию воспалительного процесса.
При снижении иммунной защиты, нарушении баланса микрофлоры, гормональных колебаниях появляются предпосылки для развития заболевания.
Исследования показали, что у здоровых женщин уреаплазменная инфекция, которая не проявляется клинически, выявляется в 20% случаев (по некоторым данным, у 50%).
Частота обнаружения уреаплазм увеличивается до 60-75% в следующих случаях:
Течение инфекции может быть острым, подострым, хроническим или в форме носительства.
Специфических симптомов, характерных только для уреаплазменной инфекции, нет. После заражения первые признаки могут появляться через несколько недель или месяцев. Женщина обнаруживает следующие симптомы:
Основные клинические проявления связаны с рецидивирующим кольпитом, цервицитом, эндометритом, уретритом, сальпингитом.
4. В чем заключается опасность инфекции?
Для женщин опасность уреаплазмы уреалитикум связана с патологией репродуктивной системы. На фоне уреаплазмоза отмечаются следующие осложнения:
Часто уреаплазменная инфекция протекает в форме микробной ассоциации с другими ИППП (микоплазмоз, хламидиоз, трихомониаз, гонорея).
5. Способы выявления
Выявить уреаплазмы можно с помощью лабораторных методов:
6. В каких случаях необходимо лечение?
Отсутствие клеточной стенки влияет на особенности лечения: на уреаплазму не действуют антибиотики, которые нарушают синтез бактериальной клеточной стенки – рифампицин, пенициллины, цефалоспорины, монобактамы.
Лечение уреаплазмоза направлено на снижение частоты рецидивов воспалительных заболеваний, устранение симптомов и жалоб.
Если в анализах обнаружены уреаплазмы в титре 10 3 КОЕ или копий ДНК, то женщину лечить нет необходимости, исключение составляют пациентки с неясным бесплодием, привычным невынашиванием или симптомами воспаления.
При выявлении уреаплазм в количестве, превышающем норму, но при отсутствии симптомов воспаления и осложнений инфекции лечение не проводится. То есть здоровая женщина с результатом ПЦР - 10 4 копий ДНК и более должна просто наблюдаться у гинеколога (ключевое слово здесь - "здоровая").
Для лечения используют антибактериальные препараты трех групп, наиболее эффективных в отношении уреаплазм:
Воспалительный процесс, вызванный уреаплазмами во время беременности, лечится антибиотиками группы макролидов после 16 недель, как правило, джозамицином (Вильпрафеном). Эти препараты признаны безопасными для плода.
Все схемы лечения рассчитаны на 10-14 дней. Выбор препарата должен делать врач на основании осмотра, опроса пациентки, оценки ее состояния.

Таблица 1 - Схемы лечения уреаплазмоза согласно Российским рекомендациям
После окончания курса терапии проводится оценка его эффективности (через 2 недели осмотр, мазок на флору и посев, через месяц - повторный ПЦР в режиме реального времени (количественный)). При нормализации результатов анализов повторный курс антибиотиков, как правило, не назначается.